胃癌是全球第三大癌症死亡原因,而手术仍然是胃癌根治的唯一希望。胃切除术包括淋巴结清扫联合围手术期化疗是胃癌多模式治疗的基石。相对于早诊早筛规范化治疗程度很高的日本、韩国,我国胃癌的早诊率低,胃癌患者的5年生存率仍然很不理想。目前的主要任务,除了积极推动民众开展积极的预防、早诊早治,胃癌手术质量的提升成为改善我国胃癌5年生存率最重要的策略之一。充分恰当的淋巴结清扫是手术质量控制的核心内容。本文就不同病期的胃癌淋巴结清扫原则进行介绍普及。
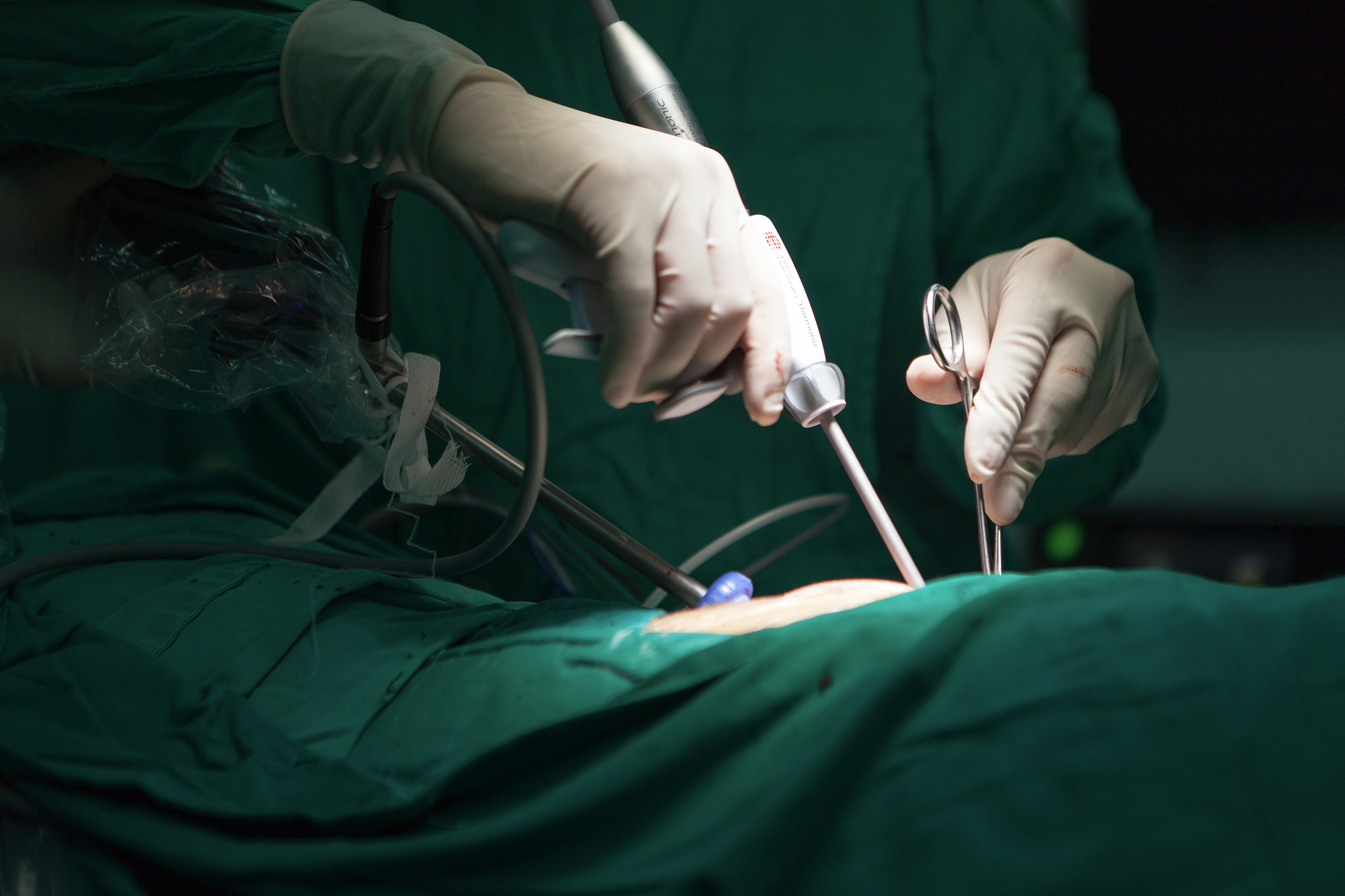
第一,对于局部进展期(非早期胃癌)
- 淋巴结 (LN) 转移是预后不良的独立因素,淋巴结转移越多,预后就越差。淋巴结清扫是外科医生所能够争取到的有效策略。淋巴结送检数量不够也是预后的不良因素,至少送检15~20枚淋巴结是胃癌根治术的最低标准。
- 扩大的淋巴结清扫不能进一步提升胃癌手术的生存成绩。有研究表明,扩大到第三站的清扫并不能改变局部进展期胃癌的治疗效果。
- 为了进行淋巴结清扫而联合脾切除可能对预后造成不利。因为10组淋巴结就长在脾脏血管密集的脾门部位。曾有一段时间对近端胃癌常规开展脾脏的联合切除。但后来的临床研究证明联合脾脏切除并没有给患者带来获益。除非已经出现了明确的脾门淋巴结转移,目前一般尽量避免脾切除。
第二,对于晚期胃癌
胃癌一旦发生远处转移,即使开展包括联合转移部位的多器官切除也很难进一步显著提升疗效。范围过大的手术并发症更多,这导致病人术后恢复的困难,甚至深知让预后更差。
但是,对于非局域淋巴结出现了淋巴结融合肿大,如腹主动脉A2组,当术前影像学检查高度怀疑存在淋巴结转移,并排除腹膜转移或肝转移等远处转移者,精准的淋巴结扩大清扫仍然可能对这样高度选择的患者带来获益。
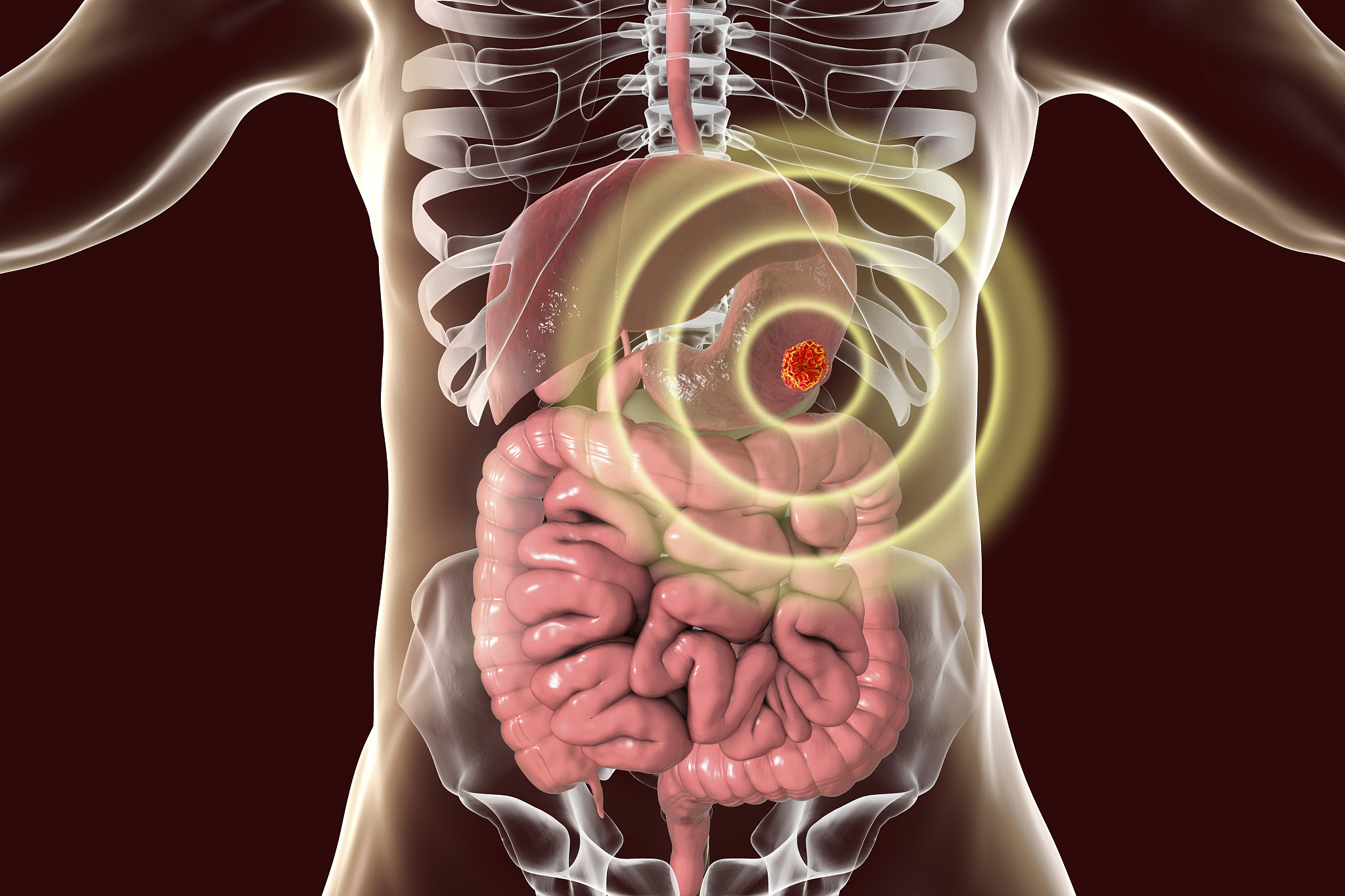
第三,对于早期胃癌
早期胃癌,定义是没有超过黏膜下层的比较表浅的胃癌。这类胃癌因为发现早,很少发生淋巴结转移,因此日本胃癌协会 (JGCA) 建议开展D1 淋巴结清扫,或D1+alpha/beta清扫,通俗的讲,就是只需要切除胃病变部位旁边的淋巴结即可,而不必沿血管做大扫荡。
毕竟淋巴结有它的生理功能,不必要的扩大手术切除很多“无辜”的正常淋巴结会必然对生活质量造成不利影响。根据胃癌的位置与深度以及病理类型甚至分子类型,如何恰如其分的进行个体化淋巴清扫,在当前和未来一段时间仍然是胃癌专科领域备受关注的重要命题。有学者根据不同部位的胃癌发生淋巴结转移的情况构建了数学模型,在临床上有一定的应用价值。
总结
对于进展期胃癌手术除了包括充分的胃切除之外,淋巴结的清扫需要达到第二站,即D2淋巴结廓清,这是全世界公认的胃癌标准手术方式。对于晚期胃癌,通常不推荐直接手术治疗而先考虑积极的转化,病情缓解后考虑手术治疗。早期胃癌根据浸润深度、病理类型、疾病部位,个体化的选择充分而又不过度的淋巴结清扫,即个体化的淋巴结廓清。
| 留言与评论(共有 0 条评论) “” |