*仅供医学专业人士阅读参考
HER2低表达可导致乳腺癌患者的生存时间缩短,并具有较高的脑转移发生风险。
尽管HER2低表达乳腺癌能够从新型抗HER2治疗药物中获益,但HER2低表达的临床特征和预后意义尚待进一步明确,并且目前尚未评价HER2阳性和HER2低表达乳腺癌的转移模式是否存在临床相似性。一项长期随访的大型队列研究显示,乳腺癌总体脑转移发生率为6.9%,其中HER2阴性患者、HER2低表达患者、HER2阳性患者的脑转移发生率分别为5.1%、8.5%、10.1%,进一步分析数据表明,相比HER2阴性患者,HER2低表达和HER2阳性乳腺癌患者的脑转移风险显著增加[1]。这项研究首次显示HER2低表达与乳腺癌患者脑转移风险增加相关,为表征HER2低表达的预后意义增添新的证据,同时也为HER2低表达患者是否采取预防脑转移措施提供一定依据。
01
研究方法
这项回顾性队列研究评价了2000年01月01日至2016年12月30日在 Hacettepe 大学癌症中心随访的3151例成人乳腺癌患者的数据。包括了在预先规定日期内接受治疗的所有患者,而临床试验中接受治疗的患者、临床和生存数据不完整的患者以及基线时有转移性疾病的患者被排除在外。通过IHC确定HER2状态,并在肿瘤评价时根据相关ASCO/CAP指南将HER2表达水平分级为阴性、1 +、2 +和3 +。其中IHC 2 +病例还要进行荧光原位杂交 (FISH)。HER2 1 +和HER2 2 +且FISH阴性患者被归类为HER2低表达。
由于当地政策规定,本研究入组患者未重新评价HER2状态。研究记录了基线人口统计学(年龄、性别、婚姻状况)、绝经状态、患者体重和身高、肿瘤T-N-M分期、肿瘤激素和HER2 表达状态、淋巴血管浸润 (LVI)、神经周围浸润 (PNI)、手术和放疗史、合并症和常规用药以及生存数据。此外,记录随访期间是否发生脑转移。根据指南建议,患者在随访期间因症状进行的影像学检查被诊断为脑转移,未进行常规头颅影像学检查。根据 Charlson 合并症指数 (CCI) 对合并症进行分类。无病生存期 (DFS) 事件定义为随访和(或)死亡时发生转移或新发乳腺肿瘤。总生存 (OS) 时间定义为从诊断至末次随访和(或)死亡的时间,DFS时间定义为从诊断至疾病进展和(或)死亡的时间。
02
研究结果
基线特征
排除数据不完整的患者 (n=171) 和基线时有转移性疾病的患者 (n=294) 后,研究共纳入2686例在预先规定日期之间随访的患者。队列的中位年龄为48岁 (IQR 41–56),49.3%的患者在诊断时为绝经前。大多数患者患有T1或T2疾病 (84%),超过一半的患者淋巴结阳性 (53.3%)(表1)。HER2阳性患者为673例 (25.1%),而HR阳性患者为1723例 (64.1%),三阴性(TN)乳腺癌患者为290例 (10.8%)。高血压是最常见的合并症 (22.5%),中位CCI为1。1625例 (60.5%) 患者为HER2 0,172例 (6.4%) 例患者为HER2 1+,265例 (9.9%) 患者为2 +,624例 (23.2%) 患者为HER2 3+。此外,49例患者为HER2 2+ 且FISH阳性。分析中包括HER2 1 +和2 +患者作为HER2低表达组 (n=388)。大部分 HER2低表达患者为HR阳性 (n=347,89.6%),而少数患者为TN-HER2 低表达患者(n=41,10.6%)。与 HER2阴性肿瘤相比,HER2低表达和HER2阳性肿瘤的T和N分期更高(表2)。HER2阴性队列的中位年龄略高于HER2阳性队列,HER2阴性和HER2低表达患者发生高血压的频率高于HER2阳性队列(表2)。
表1. 患者的基线特征
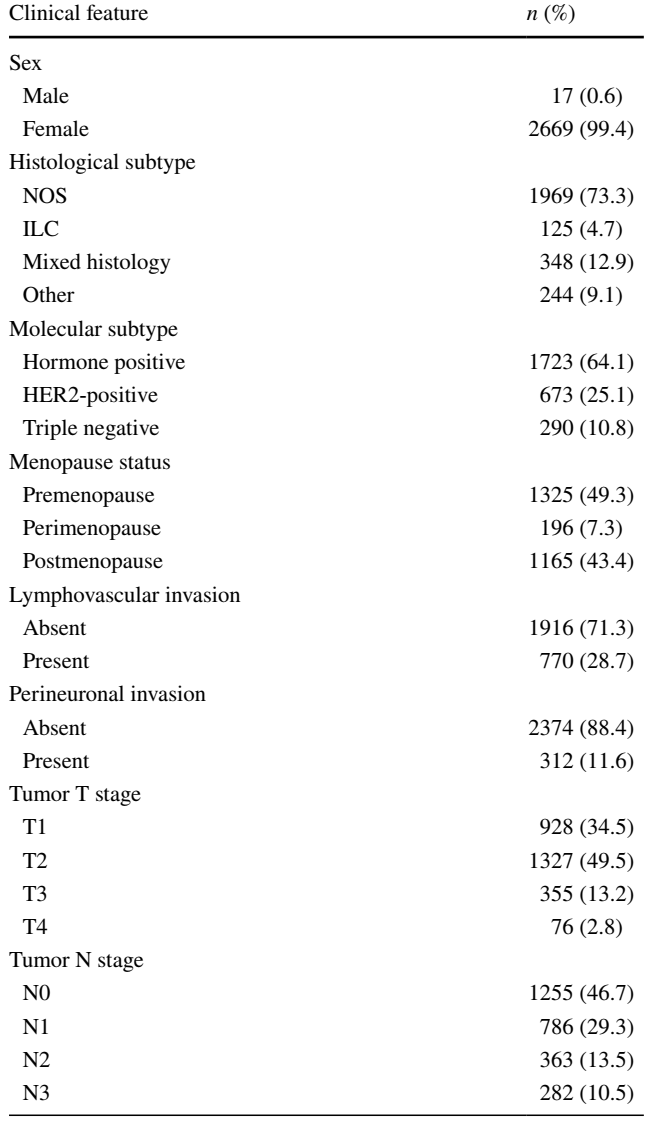
表2. 按照不同的HER2状态比较患者的基线特征
生存分析
在中位95.4(IQR 72.6-123.1) 个月的随访期间,539例 (20.1%) 患者死亡,710例 (26.4%) 患者发生DFS事件,未达到中位OS和DFS。在单变量分析中,T3–T4原发性、淋巴结阳性、糖尿病和较高的CCI(2 vs. 0–1) 与OS降低相关(均为p< 0.001)。同样,在单变量分析中,这些因素与PFS降低相关(T3-T4原发性、淋巴结阳性和较高CCI的p< 0.001,糖尿病的p=0.004)。LVI或PNI患者的OS和DFS降低,而正常和超重患者之间的生存差异未达到统计学显著性(OS的p=0.092,DFS的p=0.439)。HER2低表达患者相比其余队列(包括HER2阴性和HER2阳性患者)的OS(p=0.981) 和DFS(p=0.294) 无统计学差异。当单独与HER2阴性患者相比时,HER2低表达患者的OS与之相似 (p=0.393)。但是HER2低表达与DFS显著下降有关(图1)。HER2低水平表达对HR+/HER2低表达乳腺癌的不良影响具有统计学意义 (p=0.008),而在TN-HER2 低表达患者中差异无统计学意义 (p=0.242)。在单变量OS分析中,使用具有统计学显著性的变量构建多变量模型。在多变量分析中,除糖尿病史以外的所有纳入参数均与OS呈显著负相关。DFS 分析与OS分析一致(表3)。
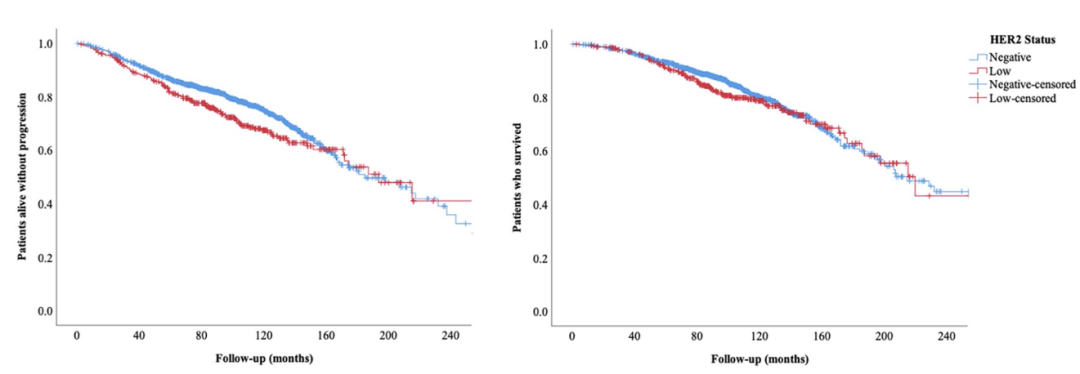
图1. 不同HER2表达状态下患者的DFS和OS
脑转移风险评估
随访期间共184例患者发生脑转移 (6.9%)。绝经前患者和淋巴结阳性患者、T3-T4肿瘤患者发生脑转移的风险增加。此外,HER2低表达和HER2阳性患者的脑转移发生风险增加 (p=0.001)。5.1%的HER2阴性患者、8.5%的HER2低表达患者和10.1%的HER2阳性患者发生了脑转移(图2)。多变量二元逻辑回归模型证明HER2低表达(OR:1.611,95%CI 1.055-2.460,p=0.027) 和HER2阳性乳腺癌患者 (OR:1.837,95%CI 1.308-2.580,p < 0.001) 脑转移风险增加(表3)。HR+/HER2低表达患者脑转移风险增加仍然显著 (OR:1.655,95%CI 1.041-2.664,p=0.033)。在TN-HER2低表达患者中,脑转移发生风险与 HER2低表达之间的相关性未达到统计学显著性 (OR:1.590,95%CI 0.568–4.450,p=0.377)。
表3. 脑转移风险、OS和DFS的多变量分析
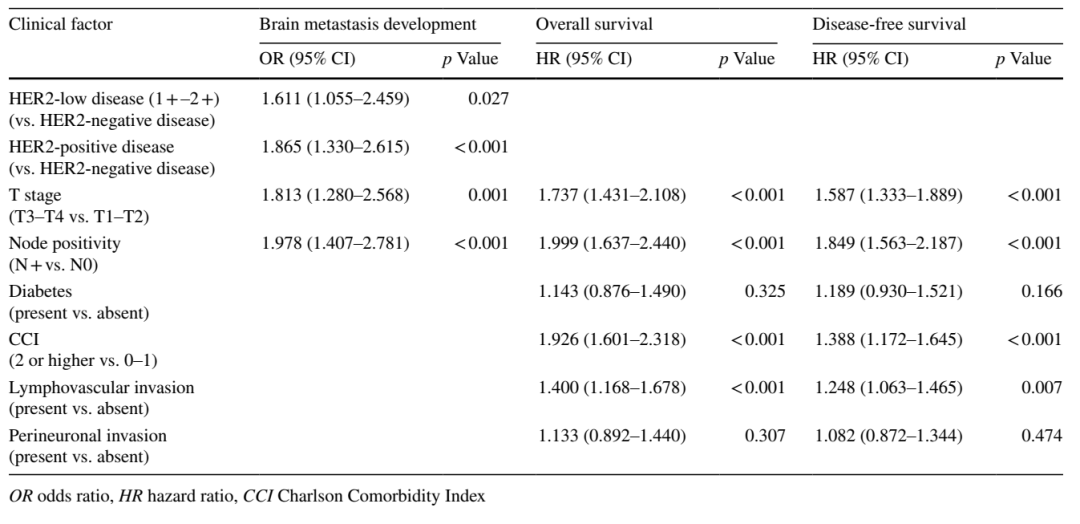
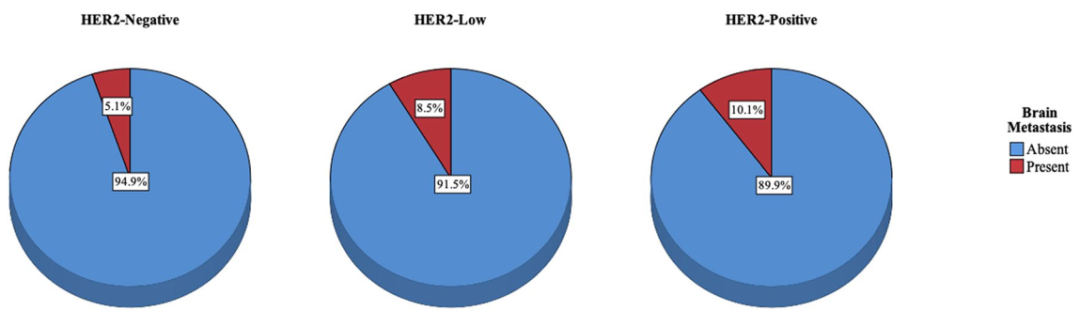
图2. 不同HER2表达状态下患者的脑转移发生率
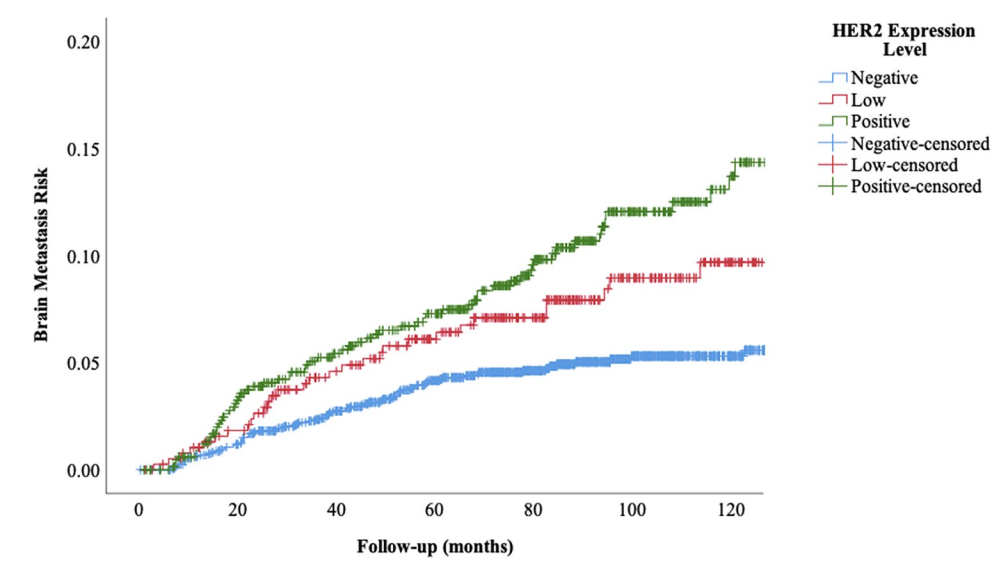
图3. 不同HER2状态下患者的脑转移发生风险
03
研究讨论与总结
乳腺癌是脑转移瘤的第二大常见原因,发生脑转移与显著的死亡率有关。乳腺癌脑转移风险具有亚型依赖性,HER2阳性肿瘤发生风险明显增加。HER2阳性肿瘤的脑趋向性可能与肿瘤微环境和血脑屏障中多种因素的相互作用有关,而HER2 癌基因可能是这些相互作用的中心。HER2低表达乳腺癌细胞表面也有一定水平的HER2受体,但是HER2低表达乳腺癌中是否存在类似的脑转移趋向性尚不清楚。
本研究中观察到与HER2阴性患者相比,HER2低表达乳腺癌的脑转移风险增加61%。如果这种相关性得到了前瞻性证据的支持,那么HER2低表达乳腺癌患者可能成为辅助治疗预防脑转移的新治疗策略的候选者。TN组脑转移风险增加未达到统计学意义,样本量小 (n=289) 和事件数量有限 (n=26) 可能是缺乏相关性的原因,应在更大的TN乳腺癌队列中评价 HER2表达与脑转移风险之间的相关性。相反,HR+/HER2低表达患者的脑转移风险显著增加,与肿瘤T和N分期无关。虽然HR阳性肿瘤患者通常具有更好的预后和更低的脑转移发生风险,但HER2低表达可以定义生物学上更具侵袭性的亚型,因而HR+/HER2低表达患者脑转移风险增加,可能是由于与HER2阳性肿瘤更为相似的生物学机制。
本研究在HER2低表达和HER2阴性肿瘤患者中观察到相似的OS,而HER2 低表达肿瘤患者的DFS显著降低,尤其是HR+/HER2低表达亚组。其他几项针对局限性乳腺癌的研究同样评估了HER2低表达对生存期的影响,但得出了矛盾的结果。在Camp等人的既往报告中,HER2高表达和正常表达水平均与不良预后相关,而在300例乳腺癌患者队列中,HER2中间表达与更好的DFS相关。作者使用直方图定义HER2表达,并报告71.3%的乳腺癌HER2表达为中间水平[2]。后一份中等样本量 (n=91) 的报告表明,任何水平的HER2表达均与淋巴结阳性乳腺癌患者的DFS(p=0.001) 和OS(p=0.001) 降低相关,尽管HER2低表达疾病在其队列中所占比例显著较低(14%为HER2 1 +和5%为HER2 2 +)[3],这与本研究相似。并且在HR+/HER2阳性队列中,不良预后效应更明显[3],同样与本研究相似。Rossi等人开展的研究中包括一个更大的HER2阴性和HER2低表达患者队列 (n=1150),与HER2 阴性和HER2 1 +患者相比,观察到HER2 2 +患者的DFS更低。这项研究中HER2 1 +患者比例高于本研究队列 (39%vs. 6.4%),而HER2 2 +患者比例相似 (10%vs. 9.9%)。并且观察到HER2 2 +患者的不良反应具有时间依赖性[4]。有趣的是,在一项大样本量研究中(& 5000例患者),来自德国的研究人员报告在HER2中度表达的HR阳性患者中 DFS较低 (HR:1.217,95%CI 1.052-1.408,p=0.008),但乳腺癌特异性生存期相似 (HR=1.045,95%CI 0.926-1.178,p=0.474)。而HR阴性患者的DFS差异未达到统计学意义[5]。这些研究数据以及本研究在HR阳性患者中的观察结果共同提示HER2低表达可能是HR阳性患者的额外预后因素,而传统意义上HR阳性患者的预后优于TN疾病患者[6]。
总体而言,尽管该研究存在一些局限性,但研究中观察到HER2低表达乳腺癌患者的脑转移风险显著增加,而这是关于HER2低表达与乳腺癌脑转移发生风险具有相关性的首次报告。此外,本研究也表明HR+/HER2低表达乳腺癌患者的DFS更短,这也为进一步探索HER2低表达在乳腺癌中的预后价值提供了新的证据。
参考文献:
[1].Guven DC, Kaya MB, Fedai B, et al. HER2-low breast cancer could be associated with an increased risk of brain metastasis. Int J Clin Oncol. 2022 Feb;27(2):332-339.
[2].Camp RL, Dolled-Filhart M, King BL, Rimm DL. Quantitative analysis of breast cancer tissue microarrays shows that both high and normal levels of HER2 expression are associated with poor outcome. Cancer Res. 2003 Apr 1;63(7):1445-8.
[3].Gilcrease MZ, Woodward WA, Nicolas MM, et al. Even low-level HER2 expression may be associated with worse outcome in node-positive breast cancer. Am J Surg Pathol. 2009 May;33(5):759-767.
[4].Rossi V, Sarotto I, Maggiorotto F et al (2012) Moderate immunohistochemical expression of HER-2 (2+) without HER-2 gene amplification is a negative prognostic factor in early breast cancer. Oncologist 17:1418–1425.
[5].Eggemann H, Ignatov T, Burger E et al (2015) Moderate HER2 expression as a prognostic factor in hormone receptor positive breast cancer. Endocr Relat Cancer 22:725–733.
[6].Howlader N, Cronin KA, Kurian AW et al (2018) Differences in breast cancer survival by molecular subtypes in the United States. Cancer Epidemiol Biomark Prev 27:619.
* 本文由阿斯利康提供支持,仅供医疗专业人士参考
审批编号:CN-106928 有效期至:2023-12-6
*此文仅用于向医学人士提供科学信息,不代表本平台观点


| 留言与评论(共有 0 条评论) “” |